El artículo científico "Clinical diagnosis of partial or complete anterior cruciate ligament tears using patients' history elements and physical examination tests" pretende determinar un clúster, basado en hallazgos de la historia clínica y en pruebas ortopédicas, para identificar correctamente las lesiones del ligamento cruzado anterior (LCA). El LCA tiene un papel fundamental en la estabilización de la rodilla y su ruptura puede causar una discapacidad significativa en la actividad diaria y deportiva. La tasa de incidencia general de lesiones del LCA varía entre 30 y 80 por cada 100.000 persona/año, siendo más habitual su lesión en jóvenes que
practican deportes con giros, aterrizajes y/ o cambios de dirección bruscos, como es el caso fútbol o el baloncesto (ver Figura 1).

El diagnóstico preciso de una lesión del LCA es crucial para evitar retrasos en la rehabilitación o el manejo quirúrgico, lo que podría conllevar problemas crónicos y/o limitaciones funcionales a largo plazo. Sin embargo, en comparación con otras lesiones de rodilla, la detección eficientemente de las lesiones del LCA en la clínica supone un desafío. De hecho, solo el 10–15% de los pacientes con una rotura del LCA son identificados correctamente en la presentación inicial, siendo habitualmente necesario el uso de pruebas de imagen para su diagnóstico. Los pacientes pueden tener que consultar a múltiples proveedores de salud antes de que se establezca un diagnóstico válido, lo que retrasa la rehabilitación o el manejo quirúrgico.
El artículo destaca la importancia de utilizar una combinación de elementos de la historia clínica y pruebas ortopédicas para diagnosticar correctamente las lesiones del LCA. En la exploración física se emplearon las siguientes pruebas ortopédicas para determinar la presencia de lesiones del LCA: 1) test de Lachman; 2) test del cajón anterior; y 3) pivot shift test. Aunque estas pruebas alcanzan presentan una alta especificidad (> 90%), solo el test de Lachman alcanza una sensibilidad superior al 80%. De este modo, un resultado negativo no permite descartar con seguridad la rotura del LCA, por no mencionar que son pruebas que si el paciente está consciente en el momento de su aplicación, estas pruebas presentan menor precisión diagnóstica que cuando se aplican bajo anestesia. Por estos motivos, se ha recomendado combinar múltiples elementos de la historia clínica y pruebas físicas/ortopédicas para aumentar la validez del diagnóstico de lesiones del LCA.
El estudio incluyó a 279 pacientes con dolencias a nivel de la rodilla, a quienes se les aplicó las pruebas ortopédicas mencionadas anteriormente, además de recopilar información de 138 variables sobre su historia clínica, con el objetivo de determinar la combinación más efectiva para diagnosticar lesión del LCA. Los resultados del estudio mostraron que la mejor combinación de hallazgos, con adecuada capacidad discriminativa para detectar una rotura parcial del LCA (área bajo la curva = 0.92 (IC del 95%: 0.86 – 0.98), fue la siguiente: 1) historia de un evento traumático al realizar un giro; 2) "sensación de estallido"; 3) no haber caído al suelo durante el traumatismo; 4) ausencia de dolor; 5) test de Lachman (ver Figura 2) positivo; y 6) pivot shift test (ver Figura 2) positivo. Respecto a la precisión diagnóstica para detectar las roturas completas del LCA con elevada fiabilidad (área bajo la curva = 0.94 (IC del 95%: 0.91 – 0.97), la combinación de hallazgos propuesta por el modelo fue la siguiente: 1) presencia de dolor durante 3–4 semanas; 2) historia de un evento traumático al realizar un giro; 3) "sensación de estallido"; 4) no haber caído al suelo durante el traumatismo; 5) imposibilidad para poder continuar la actividad; 6) derrame articular tras el traumatismo; 7) de Lachman positivo; y 8) pivot shift test positivo. Por otro lado, la probabilidad de presencia de rotura parcial o completa del LCA ante un paciente que tuvo un evento traumático al realizar un giro con una “sensación de estallido” fue elevada [razón de verosimilitud positiva (LR+) = 9.8 (IC del 95%: 5.6 – 17.3)]. Sin embargo, si a estos dos hallazgos le sumamos la presencia de derrame articular inmediato tras el trauma y un test de Lachman positivo, prácticamente se puede determinar una rotura total del LCA [LR+ = 17.5 (IC del 95%: 9.8 – 31.5)]. Del mismo modo, si no ha existido un traumatismo atribuido a un giro, ni “sensación de estallido”, sumado a resultados negativos en la prueba de Lachman y el pivot shift test, se puede descartar con alto grado de seguridad la presencia de una rotura parcial o total del LCA [razón de verosimilitud negativa (LR-) = 0.08 (IC del 95%: 0.03 – 0.24)].
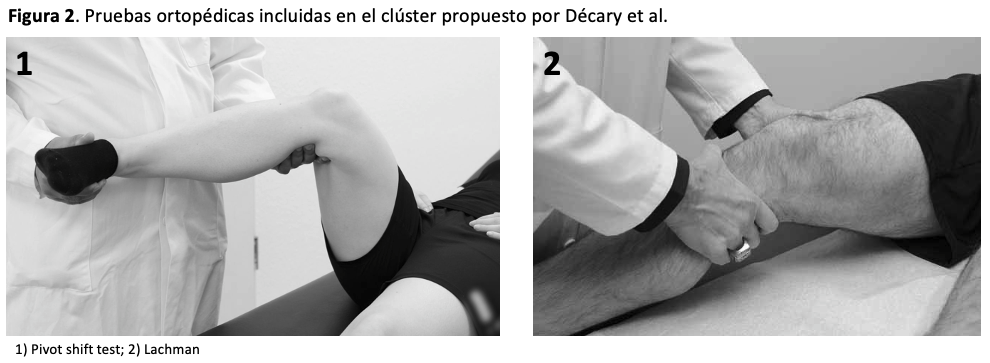
En resumen, el clúster propuesto por Décary et al., incluyendo elementos de la historia clínica y pruebas ortopédicas, es una herramienta que presenta una alta precisión diagnóstica tanto para confirmar como para descartar roturas parciales o totales del LCA. Por tanto, su implementación clínica podría ser favorable en entornos con acceso limitado a la resonancia magnética para alcanzar un diagnóstico precoz, iniciándose lo antes posible un protocolo de rehabilitación y/o derivando a valoración por parte de un especialista para posible cirugía cuando se considere necesario.



Usted no está autorizado para agregar comentarios.
Los comentarios serán moderados antes de ser publicados.